患者さんの多くは、ご自身が糖尿病であることに気づいていないことも多く、妊娠して初じめて血糖値調べて糖尿病と診断される場合もあります。
患壱さんの十分な血糖コントロールができていれば、リスクを少なく出産することが可能になっています。
糖尿病の専門医と産科、新生児科、看護師をはじめとするチーム医療が必要となっています。

概 要
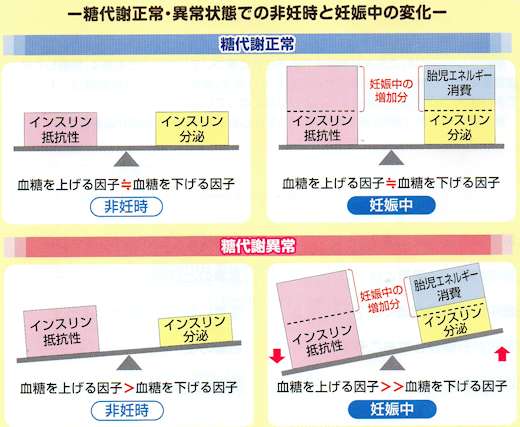
 妊娠中の血糖の変化は?
妊娠中の血糖の変化は?
食べたものは消化され、ブドウ糖となり血液中に入ります。
血液中のブドウ糖(血糖)はすい臓から分泌されるインスリンというホルモンにより全身の細胞に取り込まれ、エネルギーに変えられたり、肝臓・筋肉・脂肪組織でエネルギー源として蓄えられます。
妊娠すると胎児が大きくなるにつれエネルギー消費が増えますが、胎盤からインスリンの働きを抑えるホルモン(プロゲステロン、プロラクチン・コルチゾールなど;インスリン拮抗ホルモン)が分泌されたり、胎盤でインスリンを壊す酵素が作られるため、インスリンが効きにくい状態(インスリン抵抗性)が強まり、血糖値が上昇しやすくなります。
糖代謝正常妊婦の場合、すい臓からインスリンを多く分泌して血糖値を上げないように調節できますが、元々インスリン分泌が少ないかインスリン抵抗性が強い糖代謝異常妊婦の場合は血糖が上昇してしまいます。
 妊娠中の糖代謝異常とは?
妊娠中の糖代謝異常とは?
妊娠中の糖代謝異常には、妊娠糖尿病(GOM)、妊娠中の明らかな糖尿病、糖尿病合併妊娠、の3つがあります。
一妊娠中の糖代謝轟常と診断基準一
1)妊娠糖尿病
2)妊娠中の明らかな糖尿病
以下のいずれかを満たした場合に診断します。
①空腹時血糖値≧126mg/dL
②HbAlc値≧6.5%(NGsp値)
注1)随時血糖値≧200mg/dLあるいは75gブドウ糖負荷試験(OGTT)で2時間値≧200mg/dLの場合は、妊娠中の明らかな糖尿病の存在を念頭におき、①または②の基準を満たすかどうか確認します。
注2)妊娠中の明らかな糖尿病には、妊娠前に見逃されていた糖尿病と、妊娠中の糖代謝の変化の影響を受けた糖代謝異常、および妊娠中に発症した1型糖尿病が含まれます。いずれも分娩後は診断の再確認が必要です。
3)糖尿病合併妊娠
①妊娠前に既に診断されている糖尿病
②確実な糖尿病網膜症があるもの

 妊娠中に高血糖が続くと?
妊娠中に高血糖が続くと?
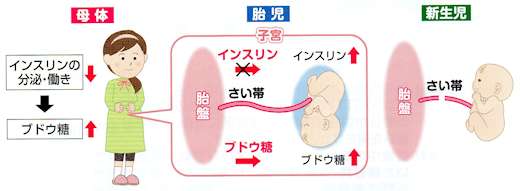
お母さんのインスリンの分泌や働きが悪いと、血糖が高くなります。
血液中のブドウ糖は胎盤を通っておなかの赤ちゃん(胎児)に運ばれますが、インスリンは運ばれないので、赤ちゃんのすい臓から分泌して調節しています。
インスリンは成長因子なので、多すぎると赤ちゃんが成長しすぎて巨大児になったり、生まれた赤ちゃん(新生児)にいろいろな合併症を引き起こします。
母体の合併症
流産・早産
妊娠高血圧症候群(以前の舞舞中毒症)
羊水過多症
尿路感染症など
胎児の合併症
先天奇形
過剰発育・巨大児
発育遅延
胎児仮死
宮内胎児死亡など
新生児の合併症
低血糖症
高ビリルビン血症
呼吸障害
低カルシウム血症
多血症
肥厚性心筋炎など
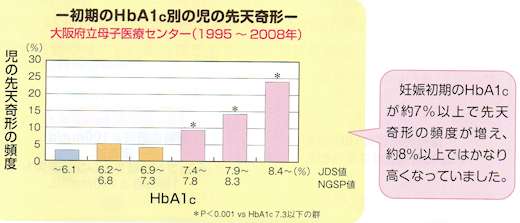
赤ちゃんの器官は妊娠4週頃から作られ始めるので、お母さんの妊娠初期の血糖が高いと先天奇形が起こりやすくなります。
その種類はいろいろな器官(中枢神経系・骨格系・心血管系・腎尿路系・消化器系・その他(耳や口の異常))で起こる可能性があります。
巨大児の分娩中に肩甲難産となり、赤ちゃんが仮死状態になったり、腕の神経麻陣を起こすこともあります。
この他に・お母さんが妊娠中にケトアシドーシスを起こしたり、網膜症・腎症が悪化することもあります。
 妊娠前から管理していこう?
妊娠前から管理していこう?
お母さんの妊娠初期の血糖が高いと先天奇形が起こりやすくなります。
妊娠がわかってから血糖コントロールを開始しても遅いので、妊娠前から良い血糖状態にしておきましょう。
1.血糖コントロール
2.糖尿病網膜症
3.糖尿病腎症
一妊娠前の管理自標一HbAlC値<6.5%(NGsp値)低血糖を避けつつ、正常に近い血糖管理を目指しましょう。単純網膜症まで前増殖および増殖網膜症があれば妊娠前に治療し、醸灘麟轟鮮翠黛轟欝欝鳶羅醸罎欝欝轟譲与麟箏。腎症2期(早期腎症期:微量アルブミン尿)です。
目標値を超えても、不可能というわけではありませんが、安心して安全に妊娠出産するために、目標値に近づけるようにしましよう。
経口薬はインスリンに変更しておく、部の高血圧・脂質異常症の薬は中止しておく必要があります。
主治医にご確認ください。

治 療
 定期検査と血糖自己測定をしよう!
定期検査と血糖自己測定をしよう!
お母さんや赤ちゃんの合併症を予防するために、妊娠中の管理目標値を保つようにしましょう。
一妊娠中の血糖管理自標値一
驚食前血糖値穣食後1時間の血糖値または食後2時間の血糖値欝HbAlC値(NGSP)轟グリコアルブミン(GA)
<95m8!dL<140mg!dL<120mg/dL<6.0~6.59ら<15.8%
低血糖を避けつつ、正常に近い血糖管理を目指します。
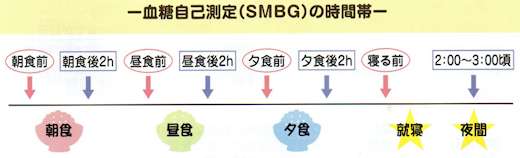
そのためには、簡易の血糖測定器を用いて自宅で血糖を測定し、1日の血糖変動値をみなが5治療内容を変更することが大切です。
食後は2時間後が多いですが、1時間後の場合もあります。
低血糖症状があるときや、症状がなくても低血糖を起こしやすい夜間2~3時頃も時々測定しましょう。
回数は必要に応じ、3回/日(毎食後)、4回/日(朝食前・毎食後)、7回旧(毎食前後、就寝前)など異なりますので、主治医の先生に相談しましょう。
外来では定期的にHbAlCやグリコアルブミン(GA)を測定します。
発症してからの経過が長い場合は眼底検査や腎機能検査(尿中アルブミン・タンパク、クレアチニンなど)なども定期的に受けます。

治則説明
 注意しながら運動もしよう!
注意しながら運動もしよう!
妊娠中の運動はいろいろな効果があり、軽い2型糖尿病や妊娠糖尿病、さらに肥満を伴っている場合は、大変有効です。
運動療法の効果
基礎代謝を高める→血糖コントロールの改善欝妊娠期間中を快適に過ごす→ストレス解消・気分転換鍵足腰の筋力アップ→分娩時に必要な筋力・体力の強化
議全身、特に骨盤内の血流改善雛腰痛・肩こりの解消藤運動不足の解消・肥満予防
身体の状態によっては、運動できない場合もありますので、必ず主治医に相談しましょう。
罎動餐表意い場合
切迫流産・早産ほか産科的に問題がある
重症の網膜症・腎症・高血圧症がある
1型糖尿病*で血糖の変動が激しい
関節炎など整形外科的な問題がある
重度の貧血がある
勧められる運動<有酸素運動>
ウォーキング・体操・マタニティビクス・アクアビクスなど準備運動・整理運動も必ず行う
食後1~2時間後がよい、食前食後30分以内は禁止子宮収縮が少ない10~14時が勧められる
15~30分/回、3~4回/週く5い
*1型糖尿病でも運動可能ですが、低血糖に注意し慎重に行いましょう。
運動療法を行う前に医師によるメディカルチェック(内科・産科・整形外科)を必ず受けてください。
運動前後に血圧脈拍・血糖を測定しましょう。
母体の心拍数は135回/分未満にし、水分を十分に摂りましょう。
インスリン注射をしている場合は、低血糖に注意しましょう。(必要に応じ1~2単位補食を摂り、ブドウ糖・ジュースなどを携帯します)黛体調が悪い時には運動は行なわず、運動中気分が悪くなったらすぐに中止しましょう。
妊娠5ヶ月以降は、あおむけでの運動は避けましょう。(但し、軽度・短時間の運動は可能です)
 お薬の使い方は?
お薬の使い方は?
飲み薬(経口血糖降下薬)は胎盤を通って赤ちゃんに運ばれ、低血糖を起こすおそれがあるので、インスリンに変えます。
インスリン注射は1日4~5回の頻回注射にすることが多いですが、ペン型の頻回注射で管理が難しいときはインスリンポンプ(持続皮下インスリン注入療法:CSII)を開始する場合もあります。
妊娠中、産後はインスリン必要量が大きく変化しますので、血糖自己測定(SMBG)の値を見なが5インスリン注射量を変更します。
一妊娠中。産後のインスリン麟要量の肇化一
・胎児がブドウ糖を利用し始める
・悪阻(つわり)により食事量が減る初期
・母親としての自覚を持ち、食事療法を守るようになる
瞬インスリン必要量が減る
中期
胎盤からインスリンの働きを抑えるホルモン(インスリン拮抗ホルモン)が分泌される
以降瞬インスリン必要量が徐々に増える
胎盤がでるため、インスリン拮抗ホルモンが突然なくなる
産後輝インスリン必要量が突然減る
悪阻(つわり)で食べられない時
インスリンを通常通り打つと低血糖になりますが、打たないか減らしすぎると高血糖になりますので、SMBGの値をみながら調節しましょう。
食事が殆ど摂取できず、尿ケトン体が陽性になるようなら、入院して点滴を受けたほうがいい場合もありますので、主治医に相談しましょう。
産後
分娩前の約1/2~2/3(あるいは妊娠前の投与量)から開始し、SMBGの値を見ながら調節します。
母乳100mLで80kca1消費するといわれています。
授乳後に低血糖が起きやすいので、インスリン注射量を減らしたり補食をして調節します。




 母体の合併症
母体の合併症 1.血糖コントロール
1.血糖コントロール
 外来では定期的にHbAlCやグリコアルブミン(GA)を測定します。
外来では定期的にHbAlCやグリコアルブミン(GA)を測定します。

 妊娠糖尿病になりやすい人
妊娠糖尿病になりやすい人
 糖尿病-妊娠-対応の方は、次の食材を積極的にお召し上がりください。
糖尿病-妊娠-対応の方は、次の食材を積極的にお召し上がりください。







